وزارت بهداشت: نرخ شیوع اچپیوی حدود ۸درصد است/ سکسولوژیست: این آمار خوشبینانهست
سارا هاشمینیک: اخیرا خبری درباره احتمال اضافه شدن واکسن اچ پی وی یا ویروس پاپیلومای انسانی، به برنامه واکسیناسیون کشوری منتشر شد؛ واکسنی که سالهاست به صورت اجباری در کشورهای توسعه یافته به دختران گروه سنی نوجوان تزریق میشود تا از عفونتی که به عنوان مهمترین عامل ایجاد سرطان دهانه رحم در زنان شناخته شده، پیشگیری شود.
طبق مشاهدات بالینی پزشکان و متخصصان زنان، ویروس اچ پی وی که برخی گونههای آن به شکل زگیل تناسلی بروز میکند، اخیرا در میان جوانان ایرانی نیز شیوع قابل توجهی پیدا کرده که میتواند زنگ خطری برای سونامی سرطان دهانه رحم در سالهای آینده باشد.
دکتر سیدعلی آذین، متخصص پزشکی اجتماعی و فلوشیپ پزشکی جنسی و سایکو در گفت و گویی با صدای جامعه درباره ویروس پاپیلومای انسانی یا HPV و چگونگی انتقال آن میگوید: «این ویروس عامل یکی از شایعترین عفونتهای منتقل شونده از راه تماس جنسی در دنیا است. از آنجایی که این ویروس زیرگونههای متعددی دارد؛ تظاهرات و پیامدهای متفاوتی را نیز میتواند ایجاد کند. برخی از انواع این ویروس میتواند باعث ایجاد ضایعات زگیل تناسلی شود و البته تعداد زیادی از آنها هم در ظاهر هیچ علامتی ایجاد نمیکنند. ضایعات زگیلی ممکن است محدود باشند یا به شکلی وسیع، نواحی تناسلی و اطراف آن را درگیر نمایند. زگیلها گرچه به خودی خود ضایعات دردناکی نیستند؛ چه به لحاظ ظاهری و چه از نظر تماس با البسه و آزردگی و خونریزی حین رابطه جنسی، اما میتوانند ناراحتی قابل توجهی برای فرد مبتلا ایجاد کنند.»
به گفته این سکسولوژیست مهمترین عارضه آلودگی با این ویروس، افزایش احتمال ابتلا به سرطان دهانه رحم در زنان و به میزان کمتری سرطان آلت، مقعد و حلق در مردان است که البته انواعی از ویروس که شانس ابتلا به این سرطانها را بیشتر میکنند، اغلب بدون ضایعات زگیلی یا سایر علائم بالینی هستند.
همچنین علی مطلق، رییس اداره مدیریت سرطان وزارت بهداشت، به صدای جامعه میگوید: «بنابراین، صرف بیعلامت بودن شریک جنسی، به این معنی نیست که خطر انتقال عفونت وجود ندارد. تماس پوستی جنسی با فرد مبتلا (واژینال، مقعدی یا دهانی) بالقوه میتواند عامل سرایت ویروس باشد. زگیلهای تناسلی ممکن است در تعدادی از مبتلایان بعد از مدتی به شکل خود به خود بهبود یابند؛ ولی خیلی از اوقات میتوان از روشهای مختلفی مثل داروهای پوستی، سوزاندن، منجمد کردن یا ایمنی درمانی در خصوص آنها استفاده نمود. »
چند درصد ایرانیان آلوده به اچ پی وی هستند؟
از سوی دیگر دکتر مطلق که چندی پیش خبری مبنی بر احتمال ورود واکسن اچ پی وی به برنامه واکسیناسیون کشوری از قول او منتشر شد، درباره میزان شیوع این ویروس به صدای جامعه میگوید: سرطان دهانه رحم که عمدتا در میان زنان میانسال در گروه سنی ۴۰ تا ۶۰ سال به چشم میخورد، شیوع خیلی بالایی در کشور ما ندارد اما نرخ شیوع ویروس اچ پی وی در کشور ما بر اساس چند مطالعهای که انجام شده، حدود ۸ درصد است و از آنجا که عفونت اچ پی وی مهمترین عامل بروز کانسر سرویکس(سرطان دهانه رحم) است باید اقدامات لازم برای تشخیص زودهنگام و در صورت پیدا کردن ضایعات پیش بدخیم، درمان آنها انجام شود. در واقع میتوانیم به اختصار بگوییم که شیوع اچ پی وی شاخص مهمتری است برای انجام مداخلات مرتبط با سرطان دهانه رحم نسبت به بروز این سرطان.
هرچند دکتر آذین، متخصص پزشکی اجتماعی و سکسولوژیست شیوع ویروس اچ پی وی در جامعه را به مراتب بیشتر از ۸ درصد میداند و اضافه میکند:«تجارب شخصی من و همکاران در کار بالینی طبیعتاً قابل تعمیم به آنچه در جامعه در حال اتفاق افتادن است نخواهد بود اما میتواند سرنخی برای توجه بیشتر مسئولین نظام سلامت باشد. نمیدانم آمار وزارت بهداشت بر مبنای چه پژوهشی است؛ اما خیلی خوش بینانه به نظر میرسد. شیوع برآورد شده در مطالعات مراکز تحقیقاتی دانشگاهی به مراتب بیش از این بوده است. صرف نظر از این رویکردهای محافظه کارانه در اطلاع رسانی و ایجاد درک خطر در مردم، با تغییر سریع در الگوهای رفتار جنسی در جامعه، گسترش سریع آلودگی با این ویروس امری حتمی است.»
به گفته آذین، تقریباً همه افراد میتوانند بالقوه در طول عمر خود در مقطعی با این ویروس آلوده شوند؛ مگر آن که رابطه جنسی متعهدانه و ثابت، تنها با یک شریک جنسی سالم داشته باشند:«اما به لحاظ اپیدمیولوژیک، عمدتاً آلودگی در همان سنین جوانی اتفاق میافتد؛ چرا که جوانان و به ویژه نوجوانان فعال به لحاظ جنسی، روابط جنسی به مراتب پرخطرتری را تجربه می کنند. در مورد میزان شیوع به تفکیک جنسیت، باور غلطی در بین مردم رایج است که عفونت HPV عمدتاً خطری است که زنان را تهدید می کند؛ اما باید توجه داشت که زنان و مردان هر دو می توانند حین رابطه جنسی با این ویروس مواجهه داشته باشند.»
واکسن ۴ ظرفیتی ایرانی، در دست تولید
صرفنظر از تمام اختلاف نظرها، همه متخصصان با تزریق واکسن اچ پی وی به عنوان یک عامل پیشگیری کننده موثر، موافق هستند. هرچند بر روی نوع واکسن تزریقی همچنان تفاوت نظرهایی وجود دارد.
آن طور که دکتر مطلق میگوید برای تشخیص زودهنگام سرطان دهانه رحم، تست غربالگری اچ پی وی تحت پوشش بیمه قرار گرفته و برای پیشگیری از انتشار ویروس نیز موضوع اضافه شدن واکسن اچ پی وی به برنامه واکسیناسیون کشوری در دست بررسی است:« این موضوع که قبل از کرونا مطرح شده بود با توجه به بحران کرونا، مدتی به تعویق افتاد و اکنون در وزارت بهداشت در حال بررسی مجدد آن هستیم تا به تصمیم نهایی برسیم.»
رییس اداره مدیریت سرطان وزارت بهداشت در پاسخ به این سوال که آیا زیرساختهای لازم برای واکسیناسیون کشوری در این زمینه وجود دارد یا خیر میگوید: «اصولا یکی از ملاحظات مهم برای واکسیناسیون کشوری در دسترس بودن واکسن است که در ایران واکسن ایرانی ۲ ظرفیتی تحت عنوان پاپیلوگارد قبلا تولید شده و از سازمان غذا و دارو تائیدیه گرفته است. واکسن ۴ ظرفیتی ویروس هم تولید شده که در مراحل مطالعات بالینی هست و در صورت تاییدیه گرفتن، آن هم در دسترس خواهد بود. در نتیجه با در دسترس بودن دو واکسن ایرانی، اطمینان از این که میتوان برنامه واکسیناسیون کشوری را اجرا کرد، افزایش پیدا میکند.»
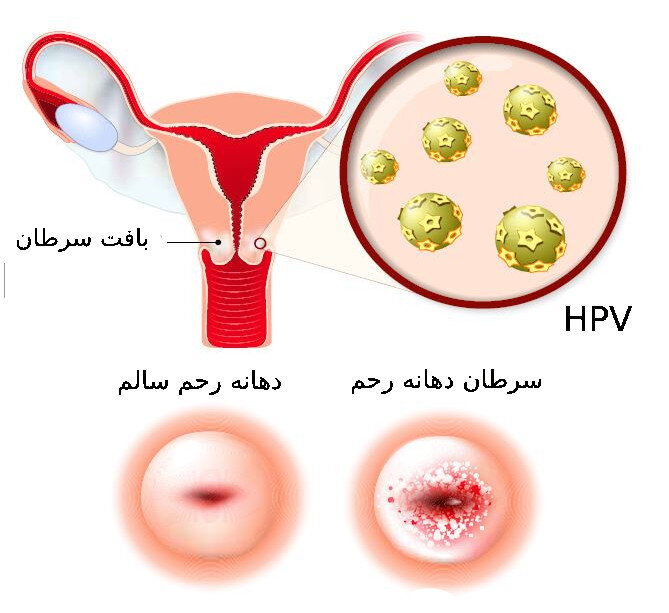
او در خصوص احتمال وارد شدن واکسن ۹ ظرفیتی پاپیلومای انسانی به ایران که جدیدترین نوع واکسن در جهان است و ۹ ژنوتیپ از این ویروس را تحت پوشش قرار میدهد، توضیح میدهد:« اصولا واکسن ۴ ظرفیتی برای پیشگیری از ضایعات پیش بدخیم و بدخیم دهانه رحم مناسب است به این خاطر که عملا ۴ سویه اصلی ویروس اچ پی وی را هدف قرار میدهد ولی به دلیل ایجاد ایمنی تا حد زیادی سایر سویهها و واریانتهای اچ پی وی را نیز تحت پوشش قرار میدهد. پس میتوانیم بگوییم شاید ایدهآلترین واکسن برای پیشگیری از ضایعات پیش بدخیم دهانه رحم واکسن ۴ ظرفیتی است هرچند واکسن ۹ ظرفیتی ممکن است بهتر باشد، اما در دسترس بودن واکسن اولویت دارد؛ در نتیجه واکسن ۴ ظرفیتی میتواند پاسخگوی نیازهای ملی یک کشور باشد.»
آیا واکسن کافی است؟
با این وجود دکترآذین، سکسولوژیست در پاسخ به این سوال که آیا واکسیناسیون راه مناسبی برای پیشگیری از ویروس پاپیلومای انسانی است، میگوید: «نخست باید این موضوع را درنظر داشت که واکسنهای HPV تنها برای مقابله با سویههای خاصی از ویروس تهیه میشوند؛ یعنی انواعی که با شانس بیشتری برای ایجاد سرطان همراه هستند. بنابراین واکسیناسیون به شکل مطلق جلوی آلودگی با انواع ویروس های HPV را نمیگیرد. هرچند واکسن یکی از اقدامات لازم برای پیشگیری اولیه است؛ اما هرگز به تنهایی کافی نیست. آموزش مردم و به ویژه گروههای آسیب پذیر (مثل جوانان) و ایجاد درک مناسبی از خطر ابتلا و راه های پیشگیری یک رویکرد اساسی است که نمیتوان از آن غفلت کرد. متاسفانه سیاستگذاران فرهنگی، اجتماعی، آموزشی و حتی گاه حوزه سلامت نهتنها به این موضوع عنایت کافی ندارند، بلکه گاه فعالانه در تقابل با آن حرکت میکنند.»
او درباره این که آیا واکسن ۹ ظرفیتی نسبت به واکسن ۴ ظرفیتی ایمنی کاملتری ایجاد میکند یا نه، توضیح میدهد: «در مداخلات سلامت، ملاحظاتی وجود دارد که نمی توان آنها را نادیده گرفت. یک مداخله پیشگیرانه علاوه بر آن که باید به تایید شواهد علمی “موثر” باشد، به لحاظ “هزینه – فایده” نیز لازم است امکان پذیر و قابل دفاع باشد.»
با این وجود فعلا تزریق واکسن ۴ ظرفیتی در بسیاری از کشورها برای همه افراد بالای ۱۰ سال توصیه میشود. طبیعی است که واکسن ۹ ظرفیتی (که سویه های خطرناک بیشتری را پوشش می دهد)، در منطق و روی کاغذ کارایی بیشتری دارد. اما این موضوع که آیا در یک برنامه کشوری با در نظر گرفتن هزینهها و امکانپذیری پوشش واکسیناسیون الزاما با این واکسن دستاورد و موفقیت بیشتری خواهیم داشت یا خیر، نیازمند ارزیابی کارشناسانه و مطالعات بیشتر است. حتی اگر نظام سلامت ما بخواهد و بتواند واکسیناسیون عمومی در این خصوص را اجرایی کند؛ دو نکته را نباید از نظر دور داشت؛ اول آن که واکسیناسیون اگرچه لازم است، نمیتواند جایگزین آموزش و افزایش درک خطر شود و دوم آن که پذیرش واکسن و استقبال مردم از آن نیازمند فرهنگسازی و اطلاعرسانی علمی و منطقی قبلی است. متاسفانه در جریان واکسیناسیون کووید۱۹، کم توجهی بههمین موارد از سوی برخی مسئولین باعث شد تا تجارب تلخی داشته باشیم که قاعدتاً باید از آن درس گرفته باشیم.»
بیشتر بخوانید:
شش اشتباه رایج درباره واکسن اچپیوی
۴۷۴۷








